Glándulas Anexas que Intervienen en la Digestión: Guía Completa
El proceso digestivo es uno de los más fascinantes y complejos del cuerpo humano, responsable de transformar los alimentos que consumimos en nutrientes esenciales para el funcionamiento de nuestro organismo. Si bien órganos como el estómago y los intestinos suelen acaparar la atención cuando hablamos de digestión, existe un conjunto de estructuras igualmente importantes que a menudo pasan desapercibidas: las glándulas anexas del sistema digestivo. Estas glándulas, aunque no forman parte del tubo digestivo propiamente dicho, juegan un papel fundamental en la digestión de los alimentos al secretar enzimas y sustancias que facilitan la descomposición y absorción de nutrientes.
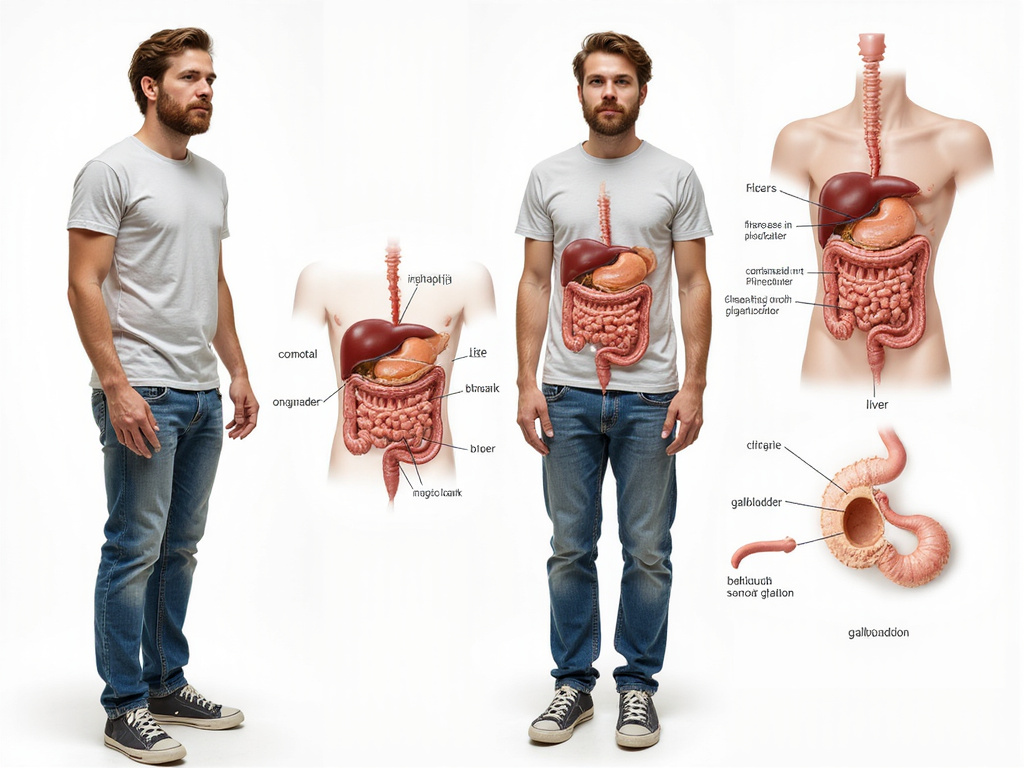
Las glándulas anexas, también conocidas como glándulas accesorias o auxiliares del sistema digestivo, incluyen principalmente las glándulas salivales, el hígado, el páncreas y la vesícula biliar. Cada una de estas glándulas tiene funciones específicas y produce secreciones particulares que contribuyen significativamente en diferentes etapas del proceso digestivo. Su correcto funcionamiento es vital para una digestión eficiente y, por ende, para nuestra salud general.
En este artículo, exploraremos en profundidad las glándulas anexas que intervienen en la digestión, analizando su anatomía, fisiología, funciones específicas y los trastornos más comunes que pueden afectarlas. Comprenderemos cómo estas estructuras trabajan en perfecta sincronía para convertir los alimentos complejos en componentes básicos que nuestro cuerpo puede utilizar para obtener energía y mantener sus funciones vitales.
Glándulas Salivales: El Primer Paso en la Digestión
Las glándulas salivales representan el punto de partida de la digestión química de los alimentos. Estas glándulas exocrinas están distribuidas estratégicamente en la cavidad bucal y se clasifican en dos grandes grupos: glándulas salivales mayores y glándulas salivales menores.
Anatomía de las Glándulas Salivales Mayores
Las glándulas salivales mayores son tres pares de glándulas ubicadas fuera de la cavidad oral pero conectadas a ella mediante conductos:
- Glándulas Parótidas: Son las más grandes de las glándulas salivales mayores. Se localizan frente a cada oreja, entre la rama ascendente de la mandíbula y la apófisis mastoides. Su secreción, predominantemente serosa, es conducida hacia la cavidad oral a través del conducto de Stenon, que desemboca en la mucosa bucal a nivel del segundo molar superior.
- Glándulas Submandibulares o Submaxilares: Se sitúan en la región submandibular, por debajo del borde inferior de la mandíbula. Producen una secreción mixta (serosa y mucosa) que llega a la boca a través del conducto de Wharton, el cual se abre en el suelo de la boca junto al frenillo lingual.
- Glándulas Sublinguales: Son las más pequeñas de las glándulas salivales mayores y se encuentran debajo de la lengua, en el suelo de la boca. Su secreción es principalmente mucosa y se vierte en la cavidad oral mediante múltiples conductos pequeños (conductos de Rivinus) o a través del conducto de Bartholin, que puede unirse al conducto de Wharton.
Glándulas Salivales Menores
Además de las glándulas mayores, existen entre 450 y 800 glándulas salivales menores distribuidas por toda la mucosa y submucosa de la boca, exceptuando el paladar duro. Estas pequeñas glándulas reciben nombres según su localización, como glándulas labiales, bucales, palatinas, linguales, etc. A pesar de su tamaño reducido, su contribución a la producción de saliva es significativa, especialmente en términos de componentes mucosos que ayudan a lubricar la cavidad oral.
Función y Composición de la Saliva
La saliva es mucho más que agua; es una secreción compleja que contiene diversos componentes con funciones específicas:
- Enzimas digestivas: La más importante es la amilasa salival (ptialina), que inicia la digestión de los carbohidratos complejos. También contiene lipasa lingual, que comienza la digestión de las grasas, aunque en menor medida.
- Mucinas: Son glicoproteínas que proporcionan viscosidad a la saliva, facilitando la lubricación de los alimentos y la protección de la mucosa oral.
- Inmunoglobulina A (IgA): Proporciona protección inmunológica contra patógenos orales.
- Lisozima: Enzima con propiedades antibacterianas que ayuda a controlar la flora bucal.
- Lactoferrina: Proteína con propiedades antimicrobianas que secuestra hierro, limitando el crecimiento bacteriano.
- Electrolitos: Como sodio, potasio, calcio, magnesio, bicarbonato y fosfatos, que contribuyen a mantener el pH adecuado y la remineralización dental.
La saliva cumple múltiples funciones esenciales para el proceso digestivo y la salud oral:
- Inicia la digestión de carbohidratos mediante la amilasa salival.
- Humedece los alimentos, facilitando la formación del bolo alimenticio para una deglución adecuada.
- Solubiliza compuestos alimentarios, permitiendo la estimulación de las papilas gustativas.
- Protege la mucosa oral y los dientes mediante su capacidad buffer y propiedades antimicrobianas.
- Facilita el habla mediante la lubricación de la cavidad oral.
- Contribuye a la reparación de tejidos orales gracias a factores de crecimiento presentes en su composición.
Control de la Secreción Salival
La producción de saliva está principalmente controlada por el sistema nervioso autónomo. La estimulación parasimpática (mediada por el nervio facial y glosofaríngeo) aumenta la secreción salival, mientras que la estimulación simpática modifica la composición de la saliva haciéndola más viscosa y rica en proteínas. Diversos factores influyen en la secreción salival, incluyendo:
- Estímulos gustativos y olfativos
- Masticación
- Estado de hidratación
- Factores psicológicos (como el estrés o la ansiedad)
- Medicamentos (muchos fármacos tienen efecto xerostomizante)
- Patologías que afectan directa o indirectamente a las glándulas salivales
El Hígado: La Fábrica Metabólica y su Papel en la Digestión
El hígado es la glándula más grande del cuerpo humano, pesando aproximadamente 1,5 kg en adultos, lo que representa cerca del 2% del peso corporal total. Su tamaño y complejidad reflejan la diversidad de funciones que desempeña, no solo en la digestión sino también en el metabolismo, la desintoxicación y la síntesis de proteínas vitales.
Anatomía y Estructura del Hígado
Anatómicamente, el hígado se sitúa en el cuadrante superior derecho del abdomen, protegido parcialmente por la caja torácica. Está dividido en dos lóbulos principales (derecho e izquierdo) y dos lóbulos accesorios (cuadrado y caudado). La unidad funcional básica del hígado es el lobulillo hepático, estructuras hexagonales compuestas por:
- Hepatocitos: Células que realizan la mayoría de las funciones metabólicas y secretoras del hígado.
- Sinusoides hepáticos: Capilares especializados que permiten el intercambio entre la sangre y los hepatocitos.
- Células de Kupffer: Macrófagos residentes en los sinusoides que participan en la respuesta inmunitaria y la eliminación de partículas extrañas.
- Espacios porta: Áreas donde confluyen una rama de la vena porta, una rama de la arteria hepática y un conductillo biliar.
- Canalículos biliares: Pequeños conductos formados entre hepatocitos adyacentes donde se secreta la bilis.
La Bilis: Composición y Funciones
La bilis es una secreción verdosa-amarillenta producida continuamente por el hígado (entre 0,5 y 1 litro diario). Su composición incluye:
- Agua (97%): Componente principal que actúa como solvente.
- Sales biliares: Derivados del colesterol (principalmente ácido cólico y quenodesoxicólico) que se conjugan con glicina o taurina. Son fundamentales para la emulsificación de grasas.
- Bilirrubina: Pigmento derivado de la degradación de la hemoglobina, responsable del color característico de la bilis.
- Colesterol: Presente en forma libre, puede precipitar formando cálculos biliares cuando se altera su solubilidad.
- Lecitina y otros fosfolípidos: Contribuyen a mantener el colesterol en solución.
- Electrolitos: Principalmente sodio, potasio, calcio y bicarbonato.
- Proteínas: Incluyendo enzimas y componentes inmunológicos.
La función principal de la bilis en la digestión es facilitar la digestión y absorción de lípidos a través de varios mecanismos:
- Emulsificación de grasas: Las sales biliares, al ser moléculas anfipáticas (con una región hidrofílica y otra hidrofóbica), actúan como detergentes naturales que rompen las grandes gotas de grasa en pequeñas micelas, aumentando la superficie disponible para la acción de las lipasas pancreáticas.
- Formación de micelas: Tras la digestión de los triglicéridos, las sales biliares forman micelas con los productos de digestión (ácidos grasos y monoglicéridos), facilitando su transporte hasta la superficie de absorción del epitelio intestinal.
- Activación de lipasas: La bilis ayuda a activar la lipasa pancreática, potenciando su acción digestiva.
- Absorción de vitaminas liposolubles: Facilita la absorción de las vitaminas A, D, E y K, que dependen de la formación de micelas para atravesar la barrera intestinal.
Además de su papel en la digestión, la bilis cumple otras funciones importantes:
- Excreción de bilirrubina y otros productos de desecho.
- Eliminación de fármacos y toxinas que han sido metabolizadas por el hígado.
- Regulación del colesterol corporal, siendo la conversión a ácidos biliares una vía importante para su eliminación.
- Actividad antimicrobiana que contribuye al control de la flora intestinal.
La Vesícula Biliar: Almacenamiento y Concentración de la Bilis
La vesícula biliar es un órgano piriforme (en forma de pera) de aproximadamente 7-10 cm de longitud, adherido a la superficie inferior del hígado. Aunque a menudo se menciona como una glándula anexa, técnicamente no es una glándula sino un órgano de almacenamiento. Su función principal es:
- Almacenar la bilis: Durante los períodos entre comidas, cuando el esfínter de Oddi está cerrado, la bilis producida por el hígado se desvía hacia la vesícula biliar para su almacenamiento.
- Concentrar la bilis: La mucosa de la vesícula tiene una alta capacidad de absorción de agua y electrolitos, lo que permite concentrar la bilis hasta 10-20 veces, aumentando la potencia de sus componentes activos.
- Liberar bilis concentrada: En respuesta a estímulos hormonales, principalmente la colecistoquinina (CCK) liberada por el duodeno ante la presencia de grasas, la vesícula se contrae y libera bilis concentrada al duodeno a través del conducto cístico y colédoco.
La vesícula biliar, junto con los conductos biliares, forma el sistema biliar, una red de canales que transportan la bilis desde su producción en el hígado hasta su liberación en el duodeno. Esta red incluye:
- Conductos biliares intrahepáticos: Canalículos que se fusionan progresivamente formando conductos cada vez más grandes.
- Conductos hepáticos derecho e izquierdo: Drenan los lóbulos correspondientes y se unen formando el conducto hepático común.
- Conducto cístico: Conecta la vesícula biliar con el sistema de conductos.
- Conducto colédoco: Formado por la unión del conducto hepático común y el cístico, desemboca en la segunda porción del duodeno (generalmente junto con el conducto pancreático) en la ampolla de Vater.
- Esfínter de Oddi: Músculo que regula el flujo de bilis y jugo pancreático hacia el duodeno.
El Páncreas: Una Glándula de Función Mixta
El páncreas es un órgano único que combina funciones endocrinas (secreción de hormonas al torrente sanguíneo) y exocrinas (secreción de enzimas digestivas al tubo digestivo). Esta dualidad funcional lo convierte en un componente crucial tanto para la digestión como para el metabolismo energético.
Anatomía y Estructura del Páncreas
Anatómicamente, el páncreas es un órgano alargado de aproximadamente 15-20 cm de longitud, situado en el retroperitoneo (detrás del peritoneo) a nivel de L1-L2 de la columna vertebral. Se divide en cuatro partes:
- Cabeza: La porción más ancha, ubicada dentro de la concavidad del duodeno.
- Cuello: Porción estrecha que conecta la cabeza con el cuerpo.
- Cuerpo: Parte central que cruza la línea media del abdomen.
- Cola: Extremo izquierdo que llega hasta el hilio del bazo.
Histológicamente, el páncreas está formado por dos componentes principales:
- Componente exocrino (98% del tejido): Formado por acinos pancreáticos, células acinares y un sistema de conductos que transportan las secreciones digestivas.
- Componente endocrino (1-2%): Constituido por los islotes de Langerhans, grupos de células especializadas que producen hormonas como la insulina (células β), glucagón (células α), somatostatina (células δ) y polipéptido pancreático (células PP).
El Jugo Pancreático: Composición y Funciones
El páncreas produce diariamente entre 1,5 y 3 litros de jugo pancreático, una secreción alcalina rica en enzimas. Su composición incluye:
- Agua y electrolitos: Principalmente bicarbonato, que proporciona la alcalinidad necesaria para neutralizar el quimo ácido proveniente del estómago.
- Enzimas proteolíticas: Secretadas como proenzimas inactivas (zimógenos) para prevenir la autodigestión del páncreas:
- Tripsinógeno → Tripsina (activada por la enteroquinasa duodenal)
- Quimotripsinógeno → Quimotripsina
- Proelastasa → Elastasa
- Procarboxipeptidasas → Carboxipeptidasas
- Enzimas amilolíticas: Principalmente amilasa pancreática, que continúa la digestión de carbohidratos iniciada en la boca.
- Enzimas lipolíticas:
- Lipasa pancreática: Principal enzima para la digestión de triglicéridos.
- Colipasa: Cofactor que permite la acción de la lipasa en presencia de sales biliares.
- Fosfolipasa A2: Digiere fosfolípidos.
- Esterasa de colesterol: Hidroliza ésteres de colesterol.
- Nucleasas: Ribonucleasas y desoxirribonucleasas que degradan ácidos nucleicos.
Las funciones del jugo pancreático en la digestión son esenciales y múltiples:
- Neutralización del ácido gástrico: El bicarbonato eleva el pH del quimo de 2-3 a 7-8, creando un entorno óptimo para la acción de las enzimas digestivas intestinales y pancreáticas, que funcionan mejor en medio alcalino.
- Digestión de proteínas: Las enzimas proteolíticas descomponen las proteínas en péptidos y aminoácidos mediante un proceso secuencial que involucra varios tipos de enzimas con especificidad diferente.
- Digestión de carbohidratos: La amilasa pancreática hidroliza polisacáridos (almidón y glucógeno) en oligosacáridos y maltosa, que luego son procesados por las enzimas intestinales.
- Digestión de lípidos: Las enzimas lipolíticas, especialmente la lipasa pancreática, actúan sobre los triglicéridos emulsificados por la bilis, convirtiéndolos en monoglicéridos y ácidos grasos libres, que pueden formar micelas y ser absorbidos.
- Digestión de ácidos nucleicos: Las nucleasas descomponen el ADN y ARN en nucleótidos, que posteriormente son degradados por enzimas intestinales.
Regulación de la Secreción Pancreática
La secreción pancreática está controlada por mecanismos neurales y hormonales que aseguran que las enzimas digestivas y el bicarbonato sean liberados en el momento adecuado y en cantidades apropiadas:
Regulación Neural:
- Fase cefálica: La vista, el olor o el pensamiento sobre alimentos estimula el núcleo vagal, provocando la liberación de acetilcolina que estimula las células acinares a través del nervio vago.
- Reflejos enteropancreáticos: La distensión del estómago y duodeno activa mecano-receptores que inducen reflejos que estimulan la secreción pancreática.
Regulación Hormonal:
- Secretina: Liberada por células S duodenales en respuesta al pH ácido. Estimula principalmente la secreción de bicarbonato por las células ductales, neutralizando el ácido gástrico.
- Colecistoquinina (CCK): Secretada por células I duodenales y yeyunales en respuesta a grasas y proteínas. Estimula la secreción de enzimas por las células acinares y potencia la acción de la secretina.
- Gastrina: Aunque su efecto principal es sobre la secreción gástrica, también estimula moderadamente la secreción pancreática.
- Inhibidores: Hormonas como la somatostatina, el polipéptido pancreático y el péptido YY inhiben la secreción pancreática, proporcionando un mecanismo de retroalimentación negativa.
La secreción pancreática ocurre en tres fases, similares a las de la secreción gástrica:
- Fase cefálica (25%): Estimulada por señales sensoriales antes de que el alimento llegue al estómago.
- Fase gástrica (10%): Desencadenada por la distensión gástrica y la presencia de péptidos parcialmente digeridos.
- Fase intestinal (65%): La más importante, iniciada cuando el quimo alcanza el duodeno, estimulando la liberación de secretina y CCK.
Glándulas Gástricas: El Laboratorio Químico del Estómago
Aunque no suelen mencionarse entre las principales glándulas anexas, las glándulas gástricas desempeñan un papel fundamental en la digestión iniciando la degradación de proteínas y preparando el alimento para su posterior procesamiento en el intestino delgado. Estas glándulas están integradas en la pared del estómago, formando parte de su mucosa.
Anatomía y Tipos de Glándulas Gástricas
La mucosa gástrica contiene aproximadamente 15 millones de glándulas tubulares que se clasifican en tres tipos según su localización anatómica:
- Glándulas cardiales: Situadas en la región del cardias (unión gastroesofágica), secretan principalmente moco y algunas enzimas.
- Glándulas oxínticas o fúndicas: Localizadas en el fundus y cuerpo gástrico, constituyen aproximadamente el 80% de las glándulas gástricas. Son las más importantes para la secreción de ácido clorhídrico y pepsinógeno.
- Glándulas pilóricas: Ubicadas en el antro pilórico, producen moco y hormonas como la gastrina.
Las glándulas oxínticas contienen varios tipos celulares especializados:
- Células mucosas del cuello: Producen moco que protege la mucosa gástrica.
- Células parietales (oxínticas): Secretan ácido clorhídrico (HCl) y factor intrínseco, esencial para la absorción de vitamina B12.
- Células principales (zimogénicas): Producen pepsinógeno, precursor inactivo de la pepsina.
- Células enterocromafines: Secretan histamina y otras sustancias que regulan la secreción gástrica.
- Células G: Presentes principalmente en las glándulas pilóricas, producen gastrina.
- Células D: Secretan somatostatina, un inhibidor de la secreción gástrica.
El Jugo Gástrico: Composición y Funciones
El jugo gástrico es una secreción ácida producida por las glándulas gástricas, con un volumen diario de 2-3 litros. Su composición incluye:
- Ácido clorhídrico (HCl): Secretado por las células parietales, proporciona el entorno ácido del estómago (pH 1.5-3.5). El HCl cumple varias funciones:
- Activación del pepsinógeno en pepsina.
- Desnaturalización de proteínas, facilitando su digestión.
- Destrucción de patógenos ingeridos con los alimentos.
- Estimulación de la secreción pancreática y biliar (indirectamente).
- Pepsinógeno: Precursor enzimático producido por las células principales que, al contacto con el ácido clorhídrico, se convierte en pepsina, la enzima proteolítica principal del estómago.
- Lipasa gástrica: Enzima con actividad lipolítica limitada, especialmente importante en lactantes.
- Factor intrínseco: Glicoproteína secretada por las células parietales, esencial para la absorción de vitamina B12 en el íleon terminal.
- Moco y bicarbonato: Forman una barrera protectora que evita la autodigestión de la mucosa gástrica.
- Agua y electrolitos: Proporcionan el medio para las reacciones químicas y el transporte de nutrientes.
Regulación de la Secreción Gástrica
La secreción gástrica está finamente regulada por mecanismos nerviosos, hormonales y parácrinos, que aseguran su adecuación a las necesidades digestivas:
Regulación Neural:
- Sistema nervioso entérico: Red neuronal intrínseca del tracto gastrointestinal que coordina funciones digestivas locales.
- Sistema nervioso parasimpático: A través del nervio vago, estimula la secreción de ácido, pepsinógeno y gastrina.
- Sistema nervioso simpático: Generalmente inhibe la secreción gástrica, especialmente en situaciones de estrés o durante el ejercicio intenso.
Regulación Hormonal:
- Gastrina: Producida por células G del antro gástrico, estimula potentemente la secreción de ácido por las células parietales y, en menor medida, la de pepsinógeno por las células principales.
- Histamina: Secretada por células enterocromafines-like (ECL), actúa como mediador paracrino estimulando las células parietales a través de receptores H2.
- Somatostatina: Producida por células D, inhibe la secreción de gastrina y directamente la producción de ácido.
- Secretina y colecistoquinina (CCK): Hormonas intestinales que inhiben la secreción gástrica, ejemplificando el “freno ileal”.
- Grelina: Conocida como “hormona del hambre”, estimula la secreción gástrica y la motilidad.
Al igual que la secreción pancreática, la secreción gástrica se divide en tres fases:
- Fase cefálica (30%): Desencadenada por estímulos sensoriales (vista, olfato, gusto) y pensamientos sobre alimentos, mediada principalmente por el nervio vago.
- Fase gástrica (60%): Estimulada por la distensión gástrica y la presencia de proteínas parcialmente digeridas, que aumentan la liberación de gastrina.
- Fase intestinal (10%): Regulación compleja donde las secreciones intestinales generalmente inhiben la producción de jugo gástrico para coordinar el paso del quimo al intestino delgado.
Interacción y Coordinación entre las Glándulas Anexas
La digestión eficiente requiere una coordinación precisa entre todas las glándulas anexas. Esta sincronización asegura que las secreciones apropiadas estén disponibles en el momento y lugar correctos a lo largo del tracto digestivo. La armonización de estas actividades se logra mediante mecanismos de comunicación complejos que involucran el sistema nervioso y un sofisticado sistema de señalización hormonal.
Eje Enterohepático
El eje enterohepático representa la comunicación bidireccional entre el intestino y el hígado, crucial para la coordinación de la digestión y absorción de nutrientes:
- Circulación enterohepática de sales biliares: Las sales biliares secretadas en la bilis son reabsorbidas principalmente en el íleon terminal y devueltas al hígado a través de la vena porta para su reutilización. Este ciclo ocurre 6-10 veces al día, permitiendo que una pequeña cantidad de sales biliares (3-5 g) maneje eficientemente la digestión de lípidos en la dieta.
- Señalización hormonal: El intestino libera hormonas como GLP-1, GIP, PYY y FGF19 que regulan la función hepática, incluyendo el metabolismo de la glucosa, la síntesis de bilis y el almacenamiento de nutrientes.
- Metabolitos microbianos: La microbiota intestinal produce metabolitos como ácidos grasos de cadena corta que influyen en la función hepática a través de la vena porta.
Integración Neuroendocrina
La coordinación entre las glándulas digestivas está mediada por una red de señalización neuroendocrina:
- Eje Sistema Nervioso Central-Entérico: El cerebro, a través del nervio vago y las vías simpáticas, comunica con el sistema nervioso entérico (“segundo cerebro”) para regular la secreción glandular.
- Hormonas gastrointestinales: Forman una red de señalización compleja:
- La colecistoquinina (CCK) estimula simultáneamente la secreción pancreática de enzimas, la contracción de la vesícula biliar y la relajación del esfínter de Oddi, asegurando que las enzimas pancreáticas y la bilis lleguen al duodeno coordinadamente.
- La secretina, liberada en respuesta al ácido en el duodeno, estimula la secreción de bicarbonato tanto del páncreas como del hígado, neutralizando el quimo ácido.
- La gastrina, además de estimular la secreción gástrica, tiene efectos tróficos sobre la mucosa gastrointestinal.
- Péptidos reguladores: Moléculas como la somatostatina, el polipéptido inhibidor gástrico (GIP) y el péptido similar al glucagón tipo 1 (GLP-1) modulan la actividad digestiva en respuesta a la ingesta de nutrientes específicos.
Sincronización durante las Fases Digestivas
La digestión se desarrolla en fases coordinadas que integran la actividad de múltiples glándulas:
- Fase anticipatoria: Antes incluso de ingerir alimentos, estímulos sensoriales desencadenan la secreción de saliva, jugo gástrico y pequeñas cantidades de bilis y jugo pancreático, preparando el sistema digestivo.
- Fase gástrica: La distensión del estómago y la presencia de proteínas parcialmente digeridas estimulan la secreción gástrica mientras comienzan a preparar al duodeno y las glándulas anexas para recibir el quimo.
- Fase intestinal: La llegada del quimo ácido al duodeno desencadena una cascada de señales que:
- Inhibe la secreción y motilidad gástricas para evitar la sobrecarga del duodeno.
- Estimula la secreción pancreática rica en bicarbonato y enzimas.
- Provoca la contracción de la vesícula biliar y la relajación del esfínter de Oddi, liberando bilis concentrada.
- Aumenta la motilidad intestinal para distribuir el quimo y las secreciones digestivas.
- Fase interdigestiva: Entre comidas, el complejo motor migratorio (CMM) limpia el tracto digestivo de residuos mientras se mantiene un nivel basal de secreciones que protegen la mucosa.
Adaptaciones a Diferentes Tipos de Alimentos
Las glándulas anexas ajustan sus secreciones según la composición de la dieta:
- Dietas ricas en proteínas: Estimulan mayor secreción de pepsinógeno gástrico, enzimas proteolíticas pancreáticas y ácido clorhídrico.
- Dietas ricas en grasas: Provocan una secreción más prolongada de CCK, que mantiene la contracción de la vesícula biliar y la liberación de enzimas pancreáticas lipolíticas.
- Dietas ricas en carbohidratos: Aumentan la secreción de amilasa salival y pancreática.
- Adaptación a largo plazo: La exposición crónica a determinados nutrientes puede modificar la composición enzimática de las secreciones, permitiendo una mayor eficiencia digestiva de los componentes habituales de la dieta.
Patologías Comunes de las Glándulas Anexas
Las glándulas anexas del sistema digestivo pueden verse afectadas por diversas condiciones patológicas que alteran su estructura y función, comprometiendo el proceso digestivo y, a menudo, generando síntomas que afectan significativamente la calidad de vida. A continuación, exploraremos las principales patologías que afectan a cada una de estas glándulas.
Trastornos de las Glándulas Salivales
- Xerostomía (boca seca): Disminución patológica de la producción de saliva, que puede ser causada por:
- Medicamentos (antihistamínicos, antidepresivos, diuréticos, entre otros)
- Radioterapia de cabeza y cuello
- Síndrome de Sjögren
- Deshidratación
- Diabetes mellitus
La xerostomía puede provocar dificultades para hablar y deglutir, aumento de caries dental, infecciones orales y alteración del gusto.
- Sialoadenitis: Inflamación de las glándulas salivales, generalmente causada por infecciones bacterianas o virales (como las paperas). Puede ser aguda o crónica.
- Sialolitiasis: Formación de cálculos en los conductos salivales que obstruyen el flujo normal de saliva. Afecta principalmente a las glándulas submandibulares.
- Tumores: Pueden ser benignos (como el adenoma pleomorfo) o malignos (como el carcinoma mucoepidermoide). Suelen manifestarse como una masa indolora de crecimiento progresivo.
Enfermedades Hepáticas y de la Vesícula Biliar
- Hepatitis: Inflamación del hígado que puede ser causada por virus (hepatitis A, B, C, D, E), tóxicos (alcohol, medicamentos), trastornos autoinmunes o metabólicos. Se manifiesta con ictericia, fatiga, náuseas, dolor abdominal y alteración de enzimas hepáticas.
- Cirrosis: Enfermedad crónica caracterizada por la fibrosis y nodulación del tejido hepático, que altera su arquitectura y función. Las causas más frecuentes son el alcoholismo crónico y la hepatitis viral crónica. Puede conducir a hipertensión portal, ascitis, encefalopatía hepática y fallo hepático.
- Esteatosis hepática (hígado graso): Acumulación anormal de grasa en el hígado, asociada con obesidad, diabetes, dislipidemia o consumo de alcohol. Puede progresar a esteatohepatitis, fibrosis y cirrosis.
- Colelitiasis: Presencia de cálculos en la vesícula biliar, generalmente formados por colesterol o pigmentos biliares. Pueden ser asintomáticos o causar cólicos biliares, especialmente tras comidas grasas.
- Colecistitis: Inflamación de la vesícula biliar, frecuentemente asociada a colelitiasis. Se manifiesta con dolor intenso en hipocondrio derecho, fiebre, náuseas y vómitos.
- Colangitis: Infección de los conductos biliares, generalmente secundaria a obstrucción (por cálculos, tumores o estenosis). La tríada clásica incluye fiebre, ictericia y dolor abdominal (tríada de Charcot).
Patologías Pancreáticas
- Pancreatitis aguda: Inflamación súbita del páncreas, frecuentemente causada por cálculos biliares o consumo excesivo de alcohol. Se caracteriza por dolor abdominal intenso, náuseas, vómitos y elevación de enzimas pancreáticas en sangre. Puede complicarse con necrosis pancreática, pseudoquistes o fallo multiorgánico.
- Pancreatitis crónica: Inflamación persistente que conduce a fibrosis y pérdida progresiva de la función pancreática. Además del dolor crónico, puede provocar malabsorción (por insuficiencia exocrina) y diabetes (por compromiso endocrino).
- Cáncer de páncreas: Neoplasia con alta mortalidad, frecuentemente diagnosticada en estadios avanzados. Los síntomas incluyen pérdida de peso, ictericia indolora (en tumores de cabeza de páncreas), dolor abdominal y dorsal, y trombosis.
- Insuficiencia pancreática exocrina: Reducción significativa de la secreción de enzimas digestivas que causa maldigestión y malabsorción, manifestándose con esteatorrea (heces grasas), pérdida de peso y déficit de vitaminas liposolubles.
- Diabetes mellitus tipo 1: Aunque no es una patología exclusivamente pancreática, implica la destrucción autoinmune de las células β de los islotes de Langerhans, causando déficit de insulina y alteraciones en el metabolismo de la glucosa.
Trastornos de las Glándulas Gástricas
- Gastritis: Inflamación de la mucosa gástrica que puede ser aguda o crónica. Sus causas incluyen infección por Helicobacter pylori, medicamentos (especialmente AINEs), alcohol, estrés y enfermedades autoinmunes. Puede manifestarse con dolor epigástrico, náuseas, vómitos o ser asintomática.
- Úlcera péptica: Lesión en la mucosa gástrica o duodenal que penetra hasta la submucosa, causada principalmente por H. pylori o AINEs. Se caracteriza por dolor epigástrico relacionado con las comidas (alivio con alimentos en úlceras duodenales y exacerbación en úlceras gástricas).
- Síndrome de Zollinger-Ellison: Causado por un tumor productor de gastrina (gastrinoma), generalmente pancreático. Provoca hipersecreción ácida severa, úlceras múltiples y refractarias, y diarrea.
- Atrofia gástrica: Pérdida progresiva de células glandulares gástricas, a menudo asociada con gastritis crónica autoinmune o infección prolongada por H. pylori. Puede conducir a aclorhidria (ausencia de ácido) y anemia perniciosa (por déficit de factor intrínseco y consecuente malabsorción de vitamina B12).
- Cáncer gástrico: Neoplasia maligna cuya incidencia varía según regiones geográficas. Factores de riesgo incluyen infección por H. pylori, dieta rica en alimentos salados o ahumados, tabaquismo y factores genéticos.
Enfoques Terapéuticos
El tratamiento de las enfermedades de las glándulas anexas varía según la patología específica, pero generalmente incluye:
- Tratamiento farmacológico:
- Inhibidores de la bomba de protones o antagonistas H2 para reducir la secreción ácida en trastornos gástricos.
- Enzimas pancreáticas recombinantes para la insuficiencia pancreática exocrina.
- Ácido ursodeoxicólico para ciertos tipos de cálculos biliares.
- Antibióticos para infecciones (como H. pylori o colangitis).
- Inmunosupresores en trastornos autoinmunes (como cirrosis biliar primaria o hepatitis autoinmune).
- Intervenciones quirúrgicas:
- Colecistectomía para colelitiasis sintomática.
- Procedimientos de drenaje o resección en pancreatitis complicada.
- Resección de tumores cuando es factible.
- Trasplante hepático en enfermedad hepática terminal.
- Procedimientos endoscópicos:
- Colangiopancreatografía retrógrada endoscópica (CPRE) para extraer cálculos del conducto biliar o colocar stents.
- Drenaje endoscópico de pseudoquistes pancreáticos.
- Terapias ablativas para lesiones precancerosas.
- Modificaciones dietéticas:
- Restricción de alcohol en hepatopatías y pancreatitis.
- Dietas bajas en grasas para trastornos biliares o pancreáticos.
- Suplementación con vitaminas liposolubles en insuficiencia pancreática.
- Dietas específicas para xerostomía o disfunción de glándulas salivales.
- Terapias emergentes:
- Agentes antiinflamatorios específicos para pancreatitis.
- Inmunoterapia para cánceres gastrointestinales.
- Terapias dirigidas contra dianas moleculares específicas.
- Medicina regenerativa para repoblación de células especializadas (como hepatocitos o células β pancreáticas).
Conclusiones: La Orquesta de la Digestión
Las glándulas anexas del sistema digestivo constituyen un conjunto extraordinariamente coordinado de órganos secretores que, junto con el tubo digestivo propiamente dicho, forman una “orquesta digestiva” finamente sincronizada. Cada glándula, como un instrumento musical especializado, aporta su secreción específica en el momento preciso y en la cantidad adecuada, permitiendo la descomposición eficiente de los nutrientes complejos en componentes más simples que pueden ser absorbidos y utilizados por nuestro organismo.
Las glándulas salivales inician el proceso con su secreción que facilita la masticación, degustación y deglución, además de comenzar la digestión de almidones. El hígado, como director de esta orquesta, produce la bilis que emulsiona las grasas y regula numerosos aspectos del metabolismo. La vesícula biliar almacena y concentra esta bilis, liberándola estratégicamente cuando detecta grasas en el duodeno. El páncreas, con su extraordinaria dualidad funcional, aporta enzimas digestivas potentes para todos los macronutrientes y regula el ambiente intestinal con su secreción alcalina. Finalmente, las glándulas gástricas crean el entorno ácido necesario para la desnaturalización proteica y la activación de enzimas específicas.
La comunicación entre estas glándulas, mediada por señales nerviosas, hormonales y paracrinas, permite ajustes precisos y dinámicos según el tipo de alimento ingerido, el estado fisiológico del individuo y las condiciones ambientales. Esta sincronización asegura que el procesamiento de alimentos sea eficiente, evitando el desperdicio de recursos metabólicos preciosos.
Comprender el funcionamiento normal de las glándulas anexas resulta crucial no solo desde una perspectiva académica o científica, sino también práctica, pues numerosas patologías digestivas involucran alteraciones en estas estructuras. Desde la xerostomía hasta la pancreatitis, pasando por la colelitiasis o la hepatitis, las enfermedades de las glándulas anexas afectan la calidad de vida de millones de personas en todo el mundo.
Los avances en técnicas diagnósticas, tratamientos farmacológicos, procedimientos mínimamente invasivos y enfoques quirúrgicos han mejorado significativamente el pronóstico de muchas de estas patologías. Sin embargo, la prevención sigue siendo fundamental, y para ello, conocer la fisiología normal de estas glándulas y adoptar hábitos que favorezcan su funcionamiento óptimo resulta esencial.
En definitiva, las glándulas anexas, lejos de ser meros apéndices del sistema digestivo, constituyen elementos fundamentales sin los cuales la digestión, y por ende, la nutrición adecuada del organismo, sería imposible. Su estudio integrado nos permite apreciar la extraordinaria complejidad y precisión del diseño biológico, donde cada componente cumple funciones específicas pero integradas en el conjunto, ilustrando perfectamente el principio de que el todo es más que la suma de sus partes.
Preguntas Frecuentes sobre las Glándulas Anexas que Intervienen en la Digestión
¿Cuáles son las principales glándulas anexas del sistema digestivo?
Las principales glándulas anexas del sistema digestivo son las glándulas salivales, el hígado, el páncreas y la vesícula biliar. También se consideran las glándulas gástricas, aunque estas están integradas en la pared del estómago. Todas estas glándulas secretan sustancias esenciales para el proceso digestivo sin formar parte del tubo digestivo propiamente dicho.
¿Qué funciones cumple la saliva en la digestión?
La saliva cumple múltiples funciones en la digestión: inicia la digestión de carbohidratos mediante la amilasa salival (ptialina); humedece y lubrica los alimentos facilitando la formación del bolo alimenticio; solubiliza compuestos para la percepción del gusto; tiene propiedades antibacterianas que protegen la cavidad oral; neutraliza ácidos mediante su capacidad buffer; y facilita la deglución. Además, contiene factores de crecimiento que ayudan a la reparación de la mucosa oral y participa en la remineralización dental.
¿Cuál es el papel del hígado en la digestión?
El hígado desempeña múltiples funciones digestivas, siendo la principal la producción de bilis. Esta secreción verde-amarillenta emulsifica las grasas, transformando grandes glóbulos lipídicos en pequeñas micelas que aumentan la superficie de acción para las enzimas digestivas. Además, las sales biliares facilitan la absorción de vitaminas liposolubles (A, D, E, K). El hígado también metaboliza nutrientes absorbidos, desintoxica sustancias nocivas y sintetiza proteínas plasmáticas. Su función reguladora del metabolismo de carbohidratos, lípidos y proteínas es fundamental para la homeostasis corporal.
¿Por qué se considera que el páncreas tiene función mixta?
El páncreas se considera una glándula de función mixta porque combina funciones endocrinas y exocrinas. La función endocrina (aproximadamente 1-2% del tejido pancreático) la realizan los islotes de Langerhans, que secretan hormonas como insulina, glucagón y somatostatina directamente al torrente sanguíneo para regular el metabolismo energético. La función exocrina (98% del tejido) corresponde a la producción de jugo pancreático, rico en enzimas digestivas y bicarbonato, que se vierte al duodeno para participar en la digestión de proteínas, carbohidratos y lípidos. Esta dualidad funcional hace del páncreas un órgano único en el cuerpo humano.
¿Cómo se regula la secreción biliar?
La secreción biliar se regula mediante mecanismos nerviosos y hormonales complejos. El hígado produce bilis continuamente, pero su liberación al duodeno está controlada por el esfínter de Oddi y la vesícula biliar. La colecistoquinina (CCK), liberada por el duodeno en respuesta a las grasas, estimula la contracción de la vesícula biliar y la relajación del esfínter de Oddi. La secretina potencia la secreción de la porción acuosa de la bilis rica en bicarbonato. El nervio vago también estimula la producción biliar y la contracción vesicular. Existen mecanismos de retroalimentación negativos, como la inhibición de la síntesis de ácidos biliares cuando sus niveles circulantes aumentan, mediada por receptores nucleares en los hepatocitos.
¿Qué enzimas produce el páncreas y cuál es su función?
El páncreas produce numerosas enzimas digestivas que se clasifican según el nutriente que degradan:
- Enzimas proteolíticas: Secretadas como proenzimas inactivas (zimógenos) para evitar la autodigestión del páncreas. Incluyen tripsinógeno (convertido en tripsina en el duodeno), quimotripsinógeno, proelastasa, procarboxipeptidasas, que digieren proteínas en péptidos y aminoácidos.
- Enzimas amilolíticas: Principalmente amilasa pancreática, que hidroliza almidón y glucógeno en maltosa y otros oligosacáridos.
- Enzimas lipolíticas: Lipasa pancreática (para triglicéridos), fosfolipasa A2 (para fosfolípidos) y esterasa de colesterol. Requieren colipasa como cofactor y la presencia de sales biliares para su función óptima.
- Nucleasas: Ribonucleasas y desoxirribonucleasas que descomponen ácidos nucleicos en nucleótidos.
Estas enzimas, junto con el bicarbonato pancreático que neutraliza el ácido gástrico, permiten la digestión eficiente de los macronutrientes en el intestino delgado.
¿Qué patologías afectan comúnmente a las glándulas salivales?
Las patologías más comunes de las glándulas salivales incluyen:
- Xerostomía (boca seca): Causada por medicamentos, radioterapia, síndrome de Sjögren o deshidratación.
- Sialoadenitis: Inflamación de las glándulas salivales, frecuentemente debido a infecciones bacterianas o virales (como las paperas).
- Sialolitiasis: Formación de cálculos en los conductos salivales, más común en las glándulas submandibulares.
- Tumores benignos: Como el adenoma pleomorfo, siendo la parótida la glándula más frecuentemente afectada.
- Neoplasias malignas: Como el carcinoma mucoepidermoide o el carcinoma adenoide quístico.
- Enfermedades autoinmunes: Como el síndrome de Sjögren, que causa destrucción gradual de las glándulas con infiltración linfocítica.
Estas condiciones pueden afectar la función masticatoria, deglutoria, fonética y la salud oral en general.
¿Cómo interactúan las diferentes glándulas anexas durante la digestión?
La interacción entre las glándulas anexas durante la digestión es un proceso finamente coordinado:
- Las glándulas salivales inician la digestión en la boca, lubricando y comenzando la degradación de carbohidratos.
- Cuando el alimento llega al estómago, las glándulas gástricas secretan ácido clorhídrico y pepsinógeno para iniciar la digestión proteica.
- Al pasar el quimo ácido al duodeno, estimula la liberación de secretina y colecistoquinina (CCK) por la mucosa intestinal.
- La secretina estimula al páncreas para liberar bicarbonato que neutraliza el ácido, creando un ambiente propicio para las enzimas intestinales y pancreáticas.
- La CCK provoca la contracción de la vesícula biliar y la secreción de enzimas pancreáticas, asegurando que la bilis y el jugo pancreático lleguen simultáneamente al duodeno.
- La bilis emulsifica las grasas, mientras que las enzimas pancreáticas digieren proteínas, carbohidratos y lípidos.
Esta sincronización está mediada por mecanismos nerviosos, hormonales y paracrinos, asegurando eficiencia en la digestión y absorción de nutrientes.
¿Qué papel juega la vesícula biliar en la digestión?
La vesícula biliar, aunque técnicamente no es una glándula sino un órgano de almacenamiento, juega un papel crucial en la digestión:
- Almacena la bilis producida continuamente por el hígado entre comidas.
- Concentra la bilis mediante la absorción de agua y electrolitos, aumentando su potencia hasta 10-20 veces.
- En respuesta a la colecistoquinina (CCK), liberada cuando las grasas entran al duodeno, se contrae vigorosamente.
- Esta contracción libera bilis concentrada en el momento preciso cuando es necesaria para emulsificar grasas.
- Regula el flujo biliar según las necesidades digestivas, evitando la liberación constante de bilis al intestino.
Es importante destacar que, aunque la vesícula biliar puede ser extirpada (colecistectomía) y una persona puede vivir normalmente sin ella, la digestión de comidas ricas en grasas puede ser menos eficiente, ya que la bilis llega al duodeno de forma continua pero menos concentrada.
¿Cómo afectan las enfermedades hepáticas a la digestión?
Las enfermedades hepáticas pueden afectar profundamente la digestión de varias maneras:
- Alteración en la producción de bilis: Enfermedades como la cirrosis, hepatitis o colestasis reducen la producción o flujo de bilis, disminuyendo la capacidad de emulsificar grasas y causando esteatorrea (heces grasosas).
- Malabsorción de vitaminas liposolubles: La deficiencia de bilis dificulta la absorción de vitaminas A, D, E y K, causando deficiencias nutricionales.
- Alteración del metabolismo de nutrientes: El hígado dañado pierde capacidad para procesar nutrientes absorbidos, afectando el metabolismo de proteínas, carbohidratos y grasas.
- Hipertensión portal: En enfermedades avanzadas, puede causar congestión en el sistema digestivo, alterando la absorción y provocando varices esofágicas o gástricas.
- Encefalopatía hepática: El fallo en la detoxificación de amoníaco y otras sustancias puede afectar la motilidad intestinal y el apetito.
El tratamiento de las enfermedades hepáticas frecuentemente incluye adaptaciones dietéticas para compensar estas alteraciones digestivas.